Menu principale:

Curaprox CPS Strong e Implant
Trattamento Impianti e protesi
Scovolini plastificati, lunghi e flessibili, indicati per quadri anatomici modificati da apparecchi protestici, ortodontici e impianti.
CURAPROX SCOVOLINI IMPLANT BLU CPS 22
CURAPROX SCOVOLINI IMPLANT ARANCIO CPS 24
CURAPROX SCOVOLINI IMPLANT NERO CPS 25
CURAPROX SCOVOLINI IMPLANT VIOLA CPS 28
L’ortognatodonzia
L'ortognatodonzia è quella branca dell'odontoiatria che riguarda lo stato di crescita cranio-facciale, lo sviluppo dei rapporti dentari e il trattamento delle anomalia dento-facciali. Il suo obiettivo è il raggiungimento di una occlusione dentaria funzionalmente corretta e stabile nel tempo, nel rispetto dei tessuti del dente e del suo apparato di sostegno (parodonto):una "guida alla crescita" o la riconduzione a una situazione di equilibrio masticatorio, nonchè la correzione di abitudini viziate. Questa specialità odontoiatrica si esplica attraverso due tipologie di trattamento, una di tipo ortopedico (con azione sulle ossa in crescita) e una di tipo ortodontico (con azione diretta sulla posizione dei denti). La terapia ortognatodontica è possibile tramite l'utilizzo di dispositivi mobili (in dentizione decidua o mista) e di dispositivi fissi (in dentizione permanente, sia su ragazzi, sia su adulti).
La richiesta di una terapia ortognatodontica è molto varia:
Disfunzioni di crescita tra mascellare e mandibola, malocclusione di origine ereditaria, congenita o acquisita, anomalie di deglutizione (con interposizione della lingua tra le arcate dentarie) o di respirazione (prevalenza di respirazione con la bocca piuttosto che dal naso), succhiamento del pollice, onicofagia, utilizzo prolungato del ciuccio, problemi all'articolazione temporamandibolare, morsi incrociati o problemi puramente di estetica.
Le problematiche più comuni
Patologie dei portatori di apparecchi mobili.
Spesso, l'introduzione di un apparecchio viene recepito dalla nostra bocca come un corpo estraneo, pertanto, pur trattandosi di un dispositivo removibile, le mucose orali ne risentono infiammandosi. Lo sfregamento delle parti metalliche o resinose può provocare lesioni traumatiche e afte. Parti che vengono fissate stabilmente sui denti (come la cementazione delle bande ortodontiche) si rivelano ottime zone per l'accumulo della placca: una scorretta e insufficiente detersione di queste aree porta al demineralizzarsi dello smalto adiacente ai dispositivi con conseguente elevato rischio di carie.
Patologie dei portatori di apparecchi fissi
I dispositivi ortodontici fissi sono apparecchi che vengono cementati ai denti per periodi variabili da sei mesi a due o più anni. E' quindi fondamentale che l'igiene orale sia encomiabile, pena la formazione di carie, infiammazione gengivale, fino alla possibilità di perdita di supporto dei denti stessi. La classica ortodonzia fissa (apparecchio fisso) prevede il posizionamento di "bottoni metallici" (brakets) sui denti di ciascuna arcata, legati tra loro attraverso due archi ortodontici o fili. Nei giorni successivi al posizionamento dell'apparecchio è frequente lo sviluppo di una sintomatologia dolorosa, provocata dall'iniziale spostamento degli elementi dentari e dallo sfregamento dei brakets e dei fili ortodontici contro le mucose. Per prevenire il disagio di escoriazione si invitano i pazienti a posizionare palline di cera morbida sulle parti metalliche che "graffiano" la bocca. Alcune volte, nonostante la protezione offerta dalla cera, si creano vere e proprie lesioni profonde, afte o ulcerazioni.
Consigli per la risoluzione dei disturbi
Qualora la cera ortodontica non dovesse essere sufficiente per contrastare l'insorgenza di escoriazioni e afte, è necessario un ulteriore intervento per controllare il dolore. Se la sintomatologia dolorosa è localizzata su una o due aree della bocca, si può utilizzare un gel ad azione mirata che, applicato direttamente sulla lesione, allevia il fastidio e favorisce la guarigione dei tessuti. In caso di sintomatologia, che invece coinvolge tutta la bocca, è preferibile effettuare sciacqui con un colluttorio specifico, capace di raggiungere le mucose orali in modo generalizzato.
Lesioni e afte della mucosa orale
La mucosa orale è facilmente soggetta a lesioni, ferite provocate da fattori di diversa natura che ne mettono in pericolo l'integrità, generando fastidio, dolore e rendendo difficile l'utilizzo di apparecchi ortodontici e protesi. A causa dell'ambiente caldo umido del cavo orale, le lesioni guariscono in tempi lunghi, si infiammano e possono essere complicate da infezioni batteriche o virali. Le lesioni più lievi sono le vescicole o bolle, accumuli di liquido di piccole dimensioni, e le erosioni superficiali del tessuto. Talvolta invece, le lesioni posono essere più gravi perchè coinvolgono gli strati più profondi della mucosa e in questo caso parliamo di stomatite aftosa, nota con il nome di "afta", la malattia ulcerativa più diffusa. L'afta colpisce dai 5% al 66% della popolazione (con lieve predominanza del sesso femminile) a partire dal 5 anni di età, comparendo ciclicamente con frequenza sempre maggiore con l'avanzare dell'età.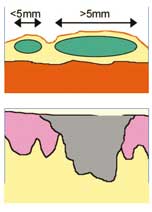
Le tre forme di afta
Alla vista, l'afta si presenta come un'ulcera tondeggiante, biancastra ben delimitata e con i bordi infiammati, se ne può presentare una sola o più di una contemporaneamente. L'afta colpisce più frequentemente la parte interna delle guance, la parte interna delle labbra, il pavimento orale, il ventre e i margini della lingua, più raramente il palato. Spesso provoca intenso dolore e bruciore nel parlare o durante la masticazione, può quindi interferire con l'alimentazione provocando perdita di appetito. Le afte hanno caratteristiche comuni ma non sono tutti uguali; si dividono in tre categorie in base alla dimensione, al numero, all'entità, alla regione colpita e alla frequenza di comparsa.
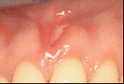 AFTA SULLA GENGIVA
AFTA SULLA GENGIVA
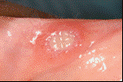 AFTA SUL VERSANTE INTERNO DEL LABBRO INFERIORE
AFTA SUL VERSANTE INTERNO DEL LABBRO INFERIORE
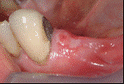 AFTA SU TRAUMATISMO D PROTESI MOBILE
AFTA SU TRAUMATISMO D PROTESI MOBILE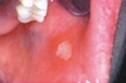 AFTA MINORE
AFTA MINORE
Si riscontra nell' 80% dei pazienti, consiste in 1-5 lievi ulcere ovali o tonde di diamentro inferiore a 10 mm, con una pseudomembrana grigio-bianca ed un alone eritematoso.
- Si localizza su labbra, mucosa vestibolare, pavimento orale. - Si manifesta ogni 1-4 mesi, e guarisce spontaneamente in 4-14 giorni senza lasciare tracce (cicatrici). Di solito non è molto dolorosa. 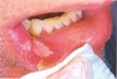 AFTA MAGGIORE
AFTA MAGGIORE
Forma grave e poco comune (10-12% dei casi), si presenta con 1-2 o più ulcere ovali o irregolari di diametro > 10 mm.- Può manifestarsi in ogni regione della mucosa orale (rara nella gengiva).
- La durata della fase di guarigione è 15-30 giorni (fino a 6 settimane), e spesso lascia una cicatrice. E' dolorosa e comporta difficoltà ad alimentarsi. 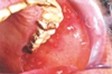 AFTA ERPETIFORME
AFTA ERPETIFORME
Forma rara che colpisce soprattutto le donne e ha un'età di esordio più avanzata (20-29 anni). E' caratterizzata da molteplici ulcere (10-100) piccole (1-2 mm) e assai dolorose.
- Le ulcere si possono distribuire in tutta la cavità orale e spesso tendono a fondersi producendo ulcere ampie ed irregolari. - La durata è superiore a 30 giorni, raramente lascia cicatrici.
Le principali cause all'origine delle afte
Nonostante la stomatite aftosa sia da molto tempo oggetto di indagini cliniche e sperimentali, le cause non sono ancora chiare, ma vi sono fattori di natura esogena (esterni all'organismo) o endogena (interni all'organismo) che ne favoriscono la comparsa.
- Traumi occasionali
Morsicature, spazzolamenti energici, contatto con oggetti o cibi taglienti come lische di pesce o briciole, alimenti e bevande ustionanti, trattamenti odontoiatrici, protesi sporgenti, punture.
- Microrganismi dannosi
Batteri come gli Streptococchi, Virus come l'Herpes e funghi come la Candida, attivi soprattutto in concomitanza di un calo delle difese immunitarie nei portatori di protesi e apparecchi ortodontici o a causa di scarsa igiene orale e infezioni dentali o parodontali.
- Fattori genetici
L'afta tende a presentarsi se vi sono casi precedenti nelle propria famiglia, soprattutto nei gemelli omozigoti.
- Fattori nutrizionali
Anemia e scarso consumo di alimenti contenenti ferro, zinco, acido folico, vitamine del gruppo B.
- Allergie
Intolleranza a particolari cibi o bevande, sindromi allergiche causate da farmaci.
- Condizioni psicologiche
Eccessivo stress da lavoro o studio, stati d'ansia o depressione.
- Fumo
I fumatori sono più predisposti ad afta poichè il fumo induce cheratinizzazione della mucosa orale.
Le strategie d'intervento
Poichè l'origine della stomatite aftosa non è nota, è impossibile attuare un'efficace prevenzione e risolvere il problema all'origine, ma si può ricorrere a efficaci trattamenti sintomatici che svolgono un'azione lenitiva, protettiva, antimicrobica e antinfiammatoria. Nei casi più lievi possono bastare il consiglio del farmacista e l'autodiagnosi: l'ideale è un trattamento topico (attivo direttamente sulla lesione), in grado di alleviare il dolore con immediatezza e creare un microambiente protetto che riduce la sensibilità verso gli agenti irritanti, consentendo all'organismo di riparare la lesione e accelerare il rinnovamento cellulare. Nei casi più gravi e persistenti è invece necessario l'intervento dello specialista che indirizzerà su terapie sistemiche, con lo scopo di rendere l'ulcera più sopportabile.
Terapie topiche, nei casi più lievi.
- Creme, oli (CORTICOSTEROIDI)
- Collutori antimicrobici (CLOREXIDINA acquosa/gel, TETRACICLINE)
- Analgesici (LIDOCAINA gel, BENZIDAMINA HCI, SUCRALFATO)
- Sostanze protettive (numerose creme e pomate a base di ALOE)
Terapie sistemiche, nei casi più gravi.
- GLUCOCORTICOIDI
- AZATIOPINA, DAPSONE (Immunomodulatori)
- COLCHICINA (inibisce l'attività dei neutrofili)
- TALIDOMIDE (tranquillante con attività immunomodulante)
- LEVAMISOLO (antielmintico e immunopotenziatore)